- Story
So werden Advanced-Practice-Rollen nachhaltig verankert
25.03.2026 Advanced-Practice-Rollen gelten als vielversprechend, um komplexe Versorgungsbedarfe, Fachkräftemangel und steigende Qualitätsanforderungen zu bewältigen. Doch oft verschwinden sie nach wenigen Jahren wieder aus dem Organigramm. Was braucht es für einen langfristigen Bestand?
Das Wichtigste in Kürze
- Advanced-Practice-Rollen verbessern nachweislich Qualität und Kontinuität der Versorgung – sind jedoch häufig nicht nachhaltig verankert.
- Einzelrollen ohne strukturelle, interprofessionelle und politische Einbettung sind besonders gefährdet.
- Nachhaltigkeit erfordert eine klare Kompetenzregelung, organisatorische Integration, Finanzierungssicherheit und eine langfristige Strategie zur Entwicklung der Professionen.
Ein Akutspital in der Schweiz: Über Jahre wurde eine Nurse-Practitioner-Rolle aufgebaut. Die Stelleninhaberin führte Austrittsplanung und komplexe Patient*innengespräche. Evaluationen zeigten positive Effekte auf Qualität, Liegedauer und Zufriedenheit. Doch nach einem Führungswechsel verlor die Stelle rasch an Rückhalt – und wurde abgeschafft.
Das Verschwinden dieser Stelle wird in einer aktuellen Fallstudie (von Dach et al. 2025) beschrieben und steht stellvertretend für viele gescheiterte Implementationen von Advanced Practice (AP)-Rollen. Diese starten oft mit grosser Motivation und Innovationskraft, verlieren jedoch an Stabilität, wenn organisationale oder politische Rahmenbedingungen sich ändern.

Langsame Entwicklung in der Schweiz
In der Schweiz haben sich AP-Rollen in den letzten 15 Jahren insbesondere im Akutspital sowie zunehmend ambulant etabliert. Mittlerweile gibt es in der Schweiz mehr als 1000 Pflegefachleute mit Schwerpunkt oder Fokus auf Advanced Nursing Practice (ANP). Auch in Geburtshilfe, Physiotherapie oder Ernährungsberatung entstanden vergleichbare Rollen. Die Pflege spielt hierbei eine Vorreiterrolle. Viele Spitäler verfügen bereits seit längerem über Abteilungen und Fachpersonen, deren Aufgabengebiete die Professions- und Fachentwicklung beinhalten. So wird auch die Entwicklung von ANP in unterschiedlichen Ausprägungen und Settings kontinuierlich vorangetrieben und evaluiert.
Angesichts einer alternden Bevölkerung, zunehmender Multimorbidität, Fachkräftemangel und wachsender Ambulantisierung gewinnen diese Rollen an Bedeutung: Sie übernehmen komplexe klinische Entscheidungen, sichern Kontinuität in fragmentierten Versorgungssystemen und verbinden direkte Patient*innenversorgung mit Qualitätsentwicklung und evidenzbasierter Praxis.
Innovation ohne Langzeitstrategie
Evaluationen zeigen, dass AP-Rollen die Versorgungsqualität verbessern, Kontinuität stärken und interprofessionelle Zusammenarbeit fördern können. Gleichzeitig berichten Fachpersonen von einem typischen Verlauf: Einführung mit hoher Motivation, erfolgreiche Pilotphase, Überführung in den Regelbetrieb – und schliesslich schleichende Marginalisierung oder Auflösung der Rolle.
In aktuellen Implementierungsstrategien scheint zu wenig Schwerpunkt auf ein nachhaltiges Bestehen der neuen Rolle zu liegen. Sie entstehen oft als Einzelrollen innerhalb einer Institution mit schlechter Vernetzung untereinander und in der Institution und fristen damit ein Dasein als Einzelkämpfer*innen. Internationale Reviews benennen wiederkehrende Barrieren auf verschiedenen Ebenen:
- fehlende Vorbilder
- fehlende Unterstützung durch Expert*innen
- fehlendes Wissen zu den neuen Rollen
- unklare Kompetenzen und eingeschränkter Handlungsspielraum
- fehlende institutionelle Unterstützung
- hierarchische Spannungen
- mangelnde Finanzierung
- fehlende nationale Regulation
Nachhaltigkeit ist mehr als Implementierung
Die Literatur zeigt deutlich: Nachhaltige Verankerung erfordert Interventionen auf drei miteinander verbundenen Ebenen (vgl. Abb. 1). Auf individueller Ebene geht es um eine klar definierte Rolle, einen gemeinsam festgelegten «Scope of Practice» sowie kontinuierliche fachliche Weiterentwicklung. Mentoring, Peer-Support und strukturierte Feedbackprozesse stärken die einzelne Fachperson und ihre Position im Team.
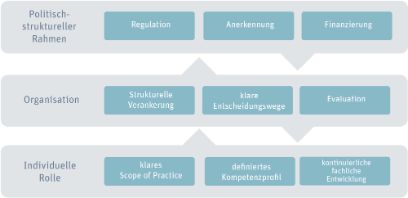
Entscheidend ist jedoch die organisationale Ebene. Rollen müssen formell im Organigramm verankert, in Entscheidungsstrukturen eingebunden und in standardisierte Versorgungsprozesse integriert sein. Transparente Aufgaben, Verantwortlichkeiten und Schnittstellen schaffen Rollenklarheit. Ebenso wichtig sind verlässliche Rahmenbedingungen für Weiterbildung, Forschung, Stellvertretung und Karriereentwicklung. Fehlt diese Absicherung, bleibt die Rolle personenabhängig und fragil.
Auf politisch-struktureller Ebene schaffen rechtliche Kompetenzregelungen, gesicherte Finanzierung und eine nationale oder kantonale Anerkennung Stabilität über einzelne Institutionen hinaus. Fehlen diese Rahmenbedingungen, bleibt selbst eine klinisch erfolgreiche Rolle verletzlich – insbesondere bei Führungswechseln oder strategischen Neuausrichtungen.
Professionsentwicklung braucht langen Atem
Ein zentraler Erfolgsfaktor ist die interprofessionelle Angliederung. AP-Rollen dürfen nicht isoliert neben bestehenden Professionen stehen, sondern müssen in Versorgungsprozesse integriert werden. Das bedeutet: gemeinsame Definition von Verantwortlichkeiten, transparente Schnittstellen zu Ärzt*innen und anderen Berufsgruppen und Einbindung in strategische Entwicklung. Nachhaltigkeit entsteht dort, wo die Rolle nicht als Projekt, sondern als Teil des Systems verstanden wird.
Professionsentwicklung ist ein systematischer, evidenzinformierter Prozess. Er verlangt langfristige Perspektiven – und steht damit im Spannungsfeld zunehmend kurzer Führungszyklen im Gesundheitswesen. Wenn AP-Rollen lediglich als Innovationsprojekte gestartet werden, entstehen hohe Kosten ohne nachhaltigen Effekt. Werden sie hingegen strategisch verankert, tragen sie zur Versorgungsqualität, zur Attraktivität der Berufe und zur Stabilisierung interprofessioneller Teams bei.
Im eingangs geschilderten Fall fehlte genau diese mehrdimensionale Absicherung. Die fachliche Leistung war vorhanden – doch ohne klare organisatorische und politische Einbettung blieb die Rolle verletzlich. Nachhaltigkeit entscheidet sich somit nicht im klinischen Alltag allein, sondern in den internen und externen Strukturen, die ihn tragen.
Literatur
Professionsentwicklung im Gesundheitswesen
Professionsentwicklung ist zentral für die Qualität, Attraktivität und Zukunftsfähigkeit der Gesundheitsversorgung. Sie zeigt sich im beruflichen Alltag, wenn Fachpersonen ihr Handeln reflektieren, neues Wissen umsetzen und ihre Rollen weiterentwickeln. Gleichzeitig betrifft sie die Professionen als Ganzes: die Klärung von Aufgaben und Verantwortlichkeiten, die Entwicklung von Standards und die Stärkung professioneller Identität. Dabei stellt sich die Frage, wie individuelles Lernen und kollektive Entwicklungen zusammenspielen. Wir geben Einblick in Forschungsprojekte, Weiterbildungsangebote und Praxisbeispiele und zeigen, wie Professionsentwicklung im Gesundheitswesen konkret gelebt und weitergedacht wird.